Какие продукты полезны для печени
* Для печени полезна нежирная рыба - треска, форель, судака, карп, толстолобик, хек, нежное телячье мясо, индейка. Это легкие, быстро усвояемые диетические продукты полезны для печени.* Выращенные без избытка удобрений овощи, фрукты, зелень, особенно капуста (белокочанная, цветная), морковь, свекла, помидоры, огурцы, кабачки, тыква, петрушка, укроп - эти продукты полезны для печени. Содержащиеся в них витамины и микроэлементы поддерживают нормальную жизнедеятельность этого органа. "Любимчики" печени - сладкие фрукты и сухофрукты: бананы, инжир, курага, финики, изюм, чернослив, а также свежие фруктовые десерты.
* Мед из всех сладостей она выбирает с настойчивостью Винни Пуха.
* Всевозможные овощные супы, протертые супчики, разнообразные овощные рагу, салаты и винегреты, заправленные любым растительным маслом: подсолнечным, горчичным, соевым и особенно оливковым, - еще одна нежная привязанность печени. Вместо кусочка хлеба со сливочным маслом для нее, без сомнения, предпочтительнее не очень популярный у нас, зато любимый во всем мире бутерброд с маргарином. Ведь он, как и растительные масла, лишен холестерина - первого врага печени.
* Сыр, кефир, творог, другие молочные продукты, преимущественно с низким содержанием жира.
* Сваренные всмятку яйца, но не каждый день, а время от времени.
* Натуральные соки, а вовсе не их синтетические заменители. Без консервантов, а еще лучше собственного приготовления.
* Тщательно очищенную воду, продающуюся в магазинах в бутылках или пропущенную через бытовой фильтр.
* Из минеральных она выбирает такие всем известные, как Ессентуки, Славяновская, Нарзан. Причем обожает не разлитые в бутылки, а прямо из источников.
* Печень будет весьма признательна, если вы специальными прививками подстрахуете ее от гепатитов А и В и буквально спасете от гепатита В с помощью презерватива.
* Комплексы йогов, способствующие очищению организма от конечных продуктов обмена веществ (шлаков). Только имейте в виду, что к тренировкам по системе йогов довольно много противопоказаний. Пользуйтесь не случайными ксерокопиями, а книгами, выпущенными солидными издательствами, такими, например, как "Медицина", и внимательно изучите рекомендации специалистов. Строго им следуйте, не допуская собственных фантазий.
* Особый растительно-травяной настой, который можно пить и здоровым, и больным вместо чая для профилактики печеночных недугов. Смешайте в равных пропорциях цветы бессмертника, мяту перечную, цветы ноготков, корень ревеня, корень солодки, чистотел, плоды шиповника. 4 столовые ложки смеси залейте литром крутого кипятка и настаивайте 6-8 часов. Пейте за полчаса до еды по стакану маленькими глотками в течение месяца.
Какие продукты вредны для печени
* Для печени вредны такие продукты, как сливочное масло, сало, жирное мясо - особенно свинину и баранину, мясо утки, гуся. Чем больше жира приходится переваривать желудку, тем большая нагрузка ложится на печень. По этой же причине ей не нравятся сдобное тесто, жирные пирожные, торты, печенье, шоколад, какао. В "черном" списке и крепкие мясные, куриные, грибные бульоны.* Овощи с резким вкусом также вредны для печени - редька, редис, чеснок, из зелени - черемша, кинза, а также кислые овощи и фрукты - клюква, киви, щавель. К кислоте она относится так же, как к ядам.
* Крепкие спиртные напитки: водку, коньяк, виски, бренди, особенно самогон: на нейтрализацию их вредного разрушительного воздействия она тратит слишком много сил. Но с удовольствием пропускает через себя немного пива темных сортов с невысоким содержанием алкоголя и высоким - витаминов группы В. Из алкогольных напитков наиболее приемлемо и менее вредно сухое красное вино в разумных дозах.
* Маринованные овощи, соленья, копчености в неумеренных количествах, а также горчицу, уксус, хрен, острый кетчуп
* Крепкий кофе без молока.
* Плохо вымытые овощи и фрукты: это верный способ подхватить серьезные болезни печени - гепатиты А, Е, например.
* Обжорство (особенно на ночь) для печени все равно что постоянный аврал. Она едва справляется с тяжелой работой, которую ей задаете вы и ваш аппетит.
* Случайных контактов с чужой кровью - велик риск заразиться различными формами гепатита.
* Не будьте легкомысленны: не глотайте пригоршнями таблетки без рекомендации и контроля врача, едва почувствовав легкое недомогание. Многие лекарственные препараты разрушают печень.
* Вам назначена инъекция? Следите, чтобы ее сделали только одноразовым шприцем из при вас вскрытой упаковки. Не пользуйтесь чужими маникюрными принадлежностями, бритвой. Не носите чужие сережки. Прокалывайте уши только в косметических салонах. Там же делайте и татуировки, если вам нравится эта диковинная мода.
Почтительно и уважительно относитесь к органу-дворнику, взявшему на себя самую черную работу. И печень вас тоже уважит!
Печеночная недостаточность
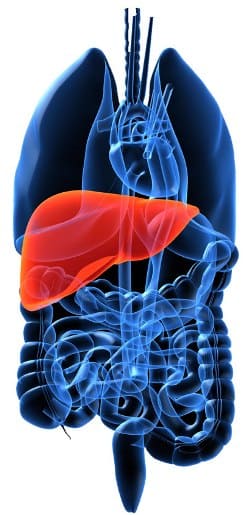 В
настоящее время под печеночной недостаточностью следует понимать
клинический синдром, возникший в результате срыва компенсаторных
возможностей печени. При этом печень не в состоянии обеспечить
потребности организма в обмене веществ и сохранить постоянство
внутренней среды.
В
настоящее время под печеночной недостаточностью следует понимать
клинический синдром, возникший в результате срыва компенсаторных
возможностей печени. При этом печень не в состоянии обеспечить
потребности организма в обмене веществ и сохранить постоянство
внутренней среды.Нет такого известного вида обмена веществ, который бы не контролировался печенью. В связи с этим многие неотложные состояния проявляются и осложняются печеночной недостаточностью. Еще 40 лет назад печеночную недостаточность не диагностировалась и принималась за интоксикацию, легочную недостаточность, сердечно-сосудистую недостаточность или другие патологические состояния. Это обстоятельство было связано с тем, что клинически данная патология не имеет ярко выраженных свойственных только ей симптомов.
Причины печеночной недостаточности
Причинами развития печеночной недостаточности могут быть следующие состояния:• Заболевания печени (острый и хронический гепатит, портальный и цилиарный цирроз печени, злокачественные новообразования, эхинококк и другие);
• Обструкция желчных протоков, приводящая к повышению давления желчной гипертензии, которая нарушает лимфо- и кровообращение в печени и приводит к развитию дистрофических изменений в гепатоцитах (клетки печени);
• Заболевания других органов и систем – сердца, сосудов, эндокринных желез, инфекционные и аутоиммунные заболевания;
• Отравление гепатотоксичными веществами (лекарственными препаратами, ядовитые грибы, дихлорэтан, суррогаты алкоголя, антибиотики, аминазин, сульфаниламиды. );
• Экстремальные воздействия на организм (обширные травмы, ожоги, травматический шок, массивная кровопотеря, массивные переливания крови, аллергизация, септический шок).
Клинико-экспериментальные исследования показывают, сто, какой бы ни была причина, морфологические изменения ткани печени всегда одинаковы. Так как печеночные клетки очень чувствительны к недостатку кислорода, патологические изменения возникают очень быстро.
Симптомы печеночной недостаточности
В клинической картине печеночной недостаточности выделяют два основных момента, которые влияют на ее проявления.Это синдром холестаза – возникает из-за внутрипеченочных нарушений желчевыведения или внепеченочной закупорки желчевыводящих протоков. В данном случае желтуха обусловлена большим количеством связанного билирубина (один из показателей биохимического анализа крови).
Синдром печеночно-клеточной недостаточности. Данный синдром возникает при неспособности клеток печени выполнять свою функцию. В них происходит ряд изменений и клетки разрушаются, вследствие чего в кровь попадает большое количество внутриклеточных компонентов. Именно по ним судят о выраженности патологического процесса в печени.
Первый процесс обуславливает появление одного из самых ярких и заметных симптомов заболевания печени - это желтуха. Она может иметь различный по интенсивности цвет от зеленых оттенков до оранжевых и зависит от уровня обструкции желчевыводящих путей. Желтухи может и не быть при выраженном длительном процессе, когда острая стадия медленно перетекает в хроническую.
Второй синдром дает большую часть клинической картины. Некроз печеночной ткани приводящий к гибели клеток обуславливает тяжелое состояние пациента, выраженную лихорадку. За счет отека увеличивается размер пораженной печени, появляется обесцвеченный стул. Со стороны сердечно-сосудистой системы происходит изменение режима кровообращения. Появляется тахикардия, повышается артериальное давление. В дальнейшем может произойти резкое падение артериального давления, вследствие уменьшения объёма циркулирующей крови, жидкая часть которой уйдет в ткань.
При остром процессе, когда идет быстрый темп гибели клеток возникает ряд сопутствующих синдромов, так как печень очень тесно взаимосвязана со всеми органами и системами. У нее очень много функций, которые она осуществляет в повседневной жизни. Первыми страдают легкие из- за нарушения белковосинтетической функции. Жидкая часть крови начинает пропотевать через стенки капилляров в просвет альвеол (легочные элементы ткани) вызывая тем самым постепенный отек лёгких.
Нервная система начинает страдать из-за нарушения очистительной функции печени, проявляясь потерей сознания, вялостью, сонливостью, тошнотой и рвотой, а также может быть противоположная реакция в виде гипервозбудимости, тремора конечностей или судорог. Взаимосвязь печени и почек, ведет к постепенному снижению фильтрационной способности почек, и очередному загрязнению организма продуктами, которые в норме должны выходить с мочой.
Хронический процесс, который возникает вследствие продолжения воздействия патологического фактора, ведет к образованию более отдаленных и не поддающихся коррекции симптомов. Возникает синдром портальной гипертензии. Это синдром характеризующийся увеличением давления в венозной системе печени, вследствие нарушения циркуляции крови по измененной ткани печени. Возникает асцит – скопление жидкости в брюшной полости. Увеличиваются все поверхностные венозные сплетения, образуя характерный симптом «медузы» на животе пациента. На грудной части в области плеч и сосков возникают сосудистые звездочки. У пациента развивается анемия, из нарушения синтетической функции печени.
Все данные симптомы прогрессируют до тех пор, пака не развивается полное замещение печени соединительной тканью и развивается цирроз.
Диагностика печеночной недостаточности
Выделяют несколько стадий данного процесса.1. Начальная компенсированная. (Характеризуется бессонницей, расттройствами поведения и настроения, адинамией, повышением температуры, высыпаниями на теле. Желтуха усиливается).
2. Выраженная декомпенсированная. (Усиление симптомов первой стадии. Сонливость. Неадекватность поведения иногда агрессия, Дезориентация. Головокружения, обмороки. Замедление и невнятность речи. «Хлопающий тремор», потливость, печеночный запах изо рта).
3. Терминальная дистрофическая. (Ступор, пробуждение с трудом. Возбуждение, беспокойство, крики. Спутанность сознания. Нарушение контакта при сохранении адекватной реакции на боль).
4. Печеночная кома. (Потеря сознания. Спонтанные движения и реакция на боль в начале комы и в дальнейшем исчезают. Расходящееся косоглазие. Отсутствие зрачковых реакций. Патологические (подошвенные) рефлексы. Судороги. Ригидность. ЭЭГ - замедление ритма, уменьшение амплитуды по мере углубления комы).
Диагностика печеночной недостаточности основывается на совокупности всех мероприятий, которые должен предпринять ваш врач. При выраженных симптомах и остром состоянии обратитесь в скорую медицинскую помощь, если у вас были эпизоды отравления. Необходимо в точности описать препараты, которые вы употребляли, или жидкости которые пили. Врач должен вас осмотреть и обратить внимание на внешние симптомы которые ранее уже были описаны.
Параклинические мероприятия включают в себя забор крови на определение таких биохимических показателей как АЛТ и АСТ, билирубин, щелочная фосфотаза, лактатдегидрогеназа (ЛДГ) – данные показатели отражают степень активности процесса в печени и чем они выше, тем активнее происходит процесс распада в печени. УЗИ печени может увидеть как острый так и хронический процесс, описать размер печени ее структурные и морфологические изменения.
Дополнительные методики такие как ЭКГ, общий анализ крови, общий анализ мочи, функциональные пробы и показатели свёртывающей и противосвёртывающей системы, даст представление о вовлеченности других органов и тканей в патологический процесс.
Лечение печеночной недостаточности
Лечение данного процесса очень сложное и длительное и зависит от остроты процесса. В диете пациента снижается потребление общего количества белка и поваренной соли. Из медикаментозных препаратов необходимо сразу же назначить антибактериальные средства (цефалоспорины 2-3 поколения в зависимости от предполагаемой флоры), гепатопротекторные препараты Гепа-Мерц. Назначение Лактулозы снижает процесс и количество всасываемого аммиака как продукта распада белковых структур. При лёгкой кровоточивости витамин К (Викасол), при выраженном кровотечении необходимо назначение свежезамороженной плазмы с учетом группы крови и резус фактора. Необходимо назначение витамина Д и фолиевой кислоты для поддержания адекватного минерального обмена в сложившихся условиях. При купировании остроты процесса необходимо начинать лечить непосредственную причину, вызвавшую развитие недостаточности.При вирусном гепатите необходимо введение интерферона (Рибавирин) согласно схеме лечения вирусных гепатитов. При обструкции желчного протока камнем необходимо проведение оперативного вмешательства. При выраженном синдроме асцита, необходимо провести парацентез для эвакуации жидкости из брюшной полости.
Профилактика прогноз и осложнения печеночной недостаточности
Лучший способ предотвратить развитие печеночной недостаточности, это ограничить риск развития цирроза или гепатита. Вот некоторые советы, которые помогут предотвратить эти состояния:Сделать прививку против гепатита, введя иммуноглобулин типа А или B. Соблюдайте правильное питание и употребляйте все группы продуктов. Употребляйте алкоголь в умеренных количествах. Избегайте употребления алкоголя, когда вы принимаете антибактериальные препараты и препараты с повышенной токсичностью. Практикуйте соблюдение правил личной гигиены. Поскольку микроорганизмы обычно распространяться через грязные руки, не забывайте тщательно мыть руки после использования ванной комнаты. Кроме того, мойте руки, прежде чем прикасаться к еде. С осторожностью относитесь к переливанию и сдачи крови. Не используйте чужие личные вещи, предметы личной гигиены, включая зубные щетки и бритвы. Если вы собрались делать себе татуировку или пирсинг, убедитесь, что организация, которая предоставляет данные услуги, соблюдает все меры по обработки материалов. Обязательно используйте презервативы при половых контактах.
Осложнения печеночной недостаточности и прогноз
- Инфекция является большой проблемой. Спонтанный перитонит возникает в большинстве случаев при инфекционном поражении печеночной ткани. Оппортунистическая инфекция может привести к развитию тяжелой пневмонии.
- Кровотечение из варикозно-расширенных вен пищевода может быть серьезной проблемой.
- Печеночная кома формируется очень быстро, так как продукты распада белка (аммиак и метаболиты собственных аминокислот), не выводятся из организма в следствии поражения почек и приводят к повышению уровня кислотности крови, вызывая гипоксию тканей головного мозга.
- Основными осложнениями, которые вызывают летальный исход даже после трансплантации, являются кровотечения, сепсис, отек головного мозга, почечная недостаточность и дыхательная недостаточность.
Гепатит А имеет хороший прогноз с 50% до 60% выживаемости. На его долю приходится около 20% детской трансплантации печени. При болезни Вильсона-Коновалова печеночная недостаточность представляет почти неизбежный фатальный исход, если не будет трансплантации. В США в 1995 году сообщалось, что 7% всех трансплантаций печени были связаны с хронической печеночной недостаточностью и что выживаемость в течение года составила 63%.
Врач терапевт Жумагазиев Е.Н.
Холецистит
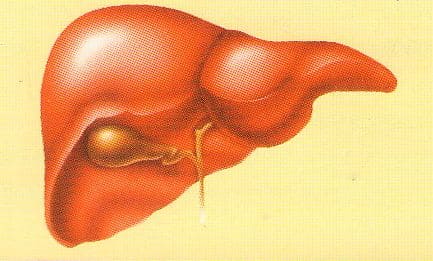 Холецистит
– воспалительное заболевание желчного пузыря. Является наиболее
распространенным заболеванием органов брюшной полости. В настоящее время
холециститом страдает 10-20% взрослого населения, и это заболевание
имеет тенденцию к дальнейшему росту. Связано это с малоподвижным образом
жизни, характером питания (избыточное употребление богатой животными
жирами пищей - жирное мясо, яйца, масло), ростом эндокринных нарушений
(ожирение, сахарный диабет). Женщины болеют в 4 раза чаще, чем мужчины,
это связано с приемом оральных контрацептивов, беременностью.
Холецистит
– воспалительное заболевание желчного пузыря. Является наиболее
распространенным заболеванием органов брюшной полости. В настоящее время
холециститом страдает 10-20% взрослого населения, и это заболевание
имеет тенденцию к дальнейшему росту. Связано это с малоподвижным образом
жизни, характером питания (избыточное употребление богатой животными
жирами пищей - жирное мясо, яйца, масло), ростом эндокринных нарушений
(ожирение, сахарный диабет). Женщины болеют в 4 раза чаще, чем мужчины,
это связано с приемом оральных контрацептивов, беременностью.Среди многочисленных заболеваний желчевыводящих путей выделяют функциональные нарушения (дискинезии), воспалительные (холецистит), обменные (желчекаменная болезнь). Эти состояния являются фазами одного патологического процесса: вначале возникает нарушение моторики желчного пузыря - дискинезия, затем присоединяется воспалительный процесс – формируется бескаменный холецистит, который со временем трансформируется в желчекаменную болезнь (холелитиаз).
Причины возникновения холецистита: основные и дополнительные.
К основным причинам относят инфекционный фактор. Инфекция проникает в желчный пузырь через кровь, лимфу и восходящим путем из кишечника.Первичными источниками инфекции могут быть:
- острые или хронические воспалительные процессы желудочно-кишечного тракта (инфекционный энтероколит – воспалительное заболевание кишечника, панкреатит, аппендицит, дисбактериоз кишечника),- дыхательных путей (синуситы, тонзиллит), полости рта (пародонтоз),
- воспалительные заболевания мочевыводящей системы (пиелонефриты, циститы),
- половой системы (аднекситы – у женщин, простатиты – у мужчин),
- вирусные поражения печени,
- паразитарная инвазия желчевыводящих путей (лямблиоз, аскаридоз).
Дополнительные факторы:
1. Дискинезия желчевыводящих путей. Это функциональные нарушения тонуса и моторики билиарной системы (желчный пузырь и желчные протоки). Встречается в любом случае хронического холецистита, приводит к нарушению оттока и застою желчи.2. Врожденные аномалии развития желчного пузыря.
3. Панкреатический рефлюкс. Заброс содержимого двенадцатиперстной кишки в желчные пути. Панкреатический сок с активными ферментами вызывает ферментативное повреждение стенок желчного пузыря. Встречается при заболеваниях поджелудочной железы, двенадцатиперстной кишки.
4. Нарушение кровоснабжения желчного пузыря. Возникают на фоне атеросклероза, гипертонической болезни, сахарного диабета, приводят к сужению просвета сосудов.
5. Нарушение нормального состава желчи (дисхолия). Изменение состава пузырной желчи и соотношения ее компонентов приводит к повреждению стенки желчного пузыря. Этому способствует прием однообразной, богатой жирами пищи.
6. Аллергические и иммунологические реакции вызывают воспалительные изменения в стенке желчного пузыря.
7. Наследственный фактор.
8. Эндокринные изменения (беременность, прием оральных контрацептивов, ожирение, нарушение менструального цикла).
Дополнительные факторы создают условия для развития воспаления и готовят благоприятную почву для внедрения микробной флоры.
Симптомы холецистита.
Холецистит бывает острый и хронический.Острый холецистит
Острый бескаменный холецистит встречается редко, протекает обычно без осложнений и заканчивается выздоровлением, иногда может перейти в хроническую форму. Заболевание чаще всего развивается при наличии камней в желчном пузыре и является осложнением желчекаменной болезни. В начале заболевания появляется интенсивная приступообразная боль в правой подреберной области, тошнота, рвота, повышается температура тела до 38-39 градусов. Может, появиться озноб, желтушность склер и кожных покровов, задержка стула и газов.Для острого калькулезного холецистита характерно тяжелое течение с распространением воспалительного процесса на окружающие органы и ткани.
Осложняется холецистит абсцессом печени, местным или разлитым перитонитом, холангитом (воспаление желчных протоков), панкреатитом. При таком состоянии следует безотлагательно обратиться к врачу – хирургу, терапевту для решения вопроса о госпитализации в хирургический стационар.
Хронический холецистит.
 Заболевание
начинается постепенно, нередко в юношеском возрасте. Жалобы возникают
под влиянием нарушения диеты, психоэмоционального перенапряжения.
Заболевание
начинается постепенно, нередко в юношеском возрасте. Жалобы возникают
под влиянием нарушения диеты, психоэмоционального перенапряжения.Основным проявлением заболевания является боль в правом подреберье. Она может быть смещена в левое подреберье, верхнюю половину живота. Некалькулезный холецистит сопровождается той или иной формой вторичных дискинезий, это часто определяет характер болей. При сопутствующей гипомоторной дискинезии боли бывают постоянными, ноющими, не интенсивными. Часто эквивалентом боли является ощущение тяжести или жжения в правом подреберье. В случаях гиперкинетической дискинезии боль интенсивная, кратковременная, носит приступообразный характер. Боль отдает в надключичные ямки, в поясничную область, в подлопаточную область, область сердца.
Холецистокардиальный синдром – включает в себя боли в области сердца, приступы сердцебиения, нарушение ритма сердечной деятельности, это связано с инфекционно – токсическим действием на сердечную мышцу.
При длительном течении заболевания возможно вовлечение в патологический процесс солнечного сплетения, возникает солярный синдром. Основным его признаком является жгучая, интенсивная боль в области пупка, отдающая в спину.
Возникновение и усиление боли связано с погрешностями в диете, физической нагрузке, вибрацией, переохлаждением, эмоциональной перегрузкой, употреблением алкоголя.
Тошнота, рвота встречается в 30-50% случаев, она носит рефлекторный характер и связана с нарушением тонуса желчного пузыря или бывает обусловлена сопутствующим гастродуоденитом или панкреатитом. В рвотных массах обнаруживается примесь желчи. Рвота, как и боли, провоцируется приемом алкоголя, погрешностями в питании.
Ощущение горечи во рту, «горькая» отрыжка – эти жалобы наиболее часто встречаются при воспалении желчного пузыря.
Кожный зуд, его появление связано с нарушением желчеотделения и является результатом раздражения кожных рецепторов скопившимися в крови желчными кислотами. Нарушение оттока желчи приводит к кратковременному появлению желтухи.
Озноб, повышение температуры отмечается при обострении воспалительного процесса в желчном пузыре.
Пациенты часто страдают выраженной вегето-сосудистой дистонией. Болевые приступы у них сопровождаются невротическими синдромами, такими как слабость, потливость, сердцебиение, головная боль, эмоциональной лабильностью (неустойчивость настроения), нарушение сна.
Пациенты, страдающие аллергией, обострение хронического холецистита может вызывать аллергические реакции (крапивница, отек Квинке).
У женщин возможно развитие синдрома предменструального напряжения. За 2-10 дней до менструации появляются головные боли, пастозность лица, кистей рук, ног, неустойчивость настроения. В этот же период наблюдается и симптомы обострения хронического холецистита.
Проявления хронического холецистита многообразны, они складываются из различных признаков, установить точный диагноз и назначить необходимый комплекс обследований может врач – терапевт, гастроэнтеролог.
Диагностика холецистита.
Лабораторные исследования:
1. Общий анализ крови. Выявляет признаки воспаления.2. Биохимический анализ крови: общий билирубин и его фракции, трансаминазы, щелочная фосфатаза, холестерин. Наблюдается их умеренное повышение.
3. Сахар крови. Для диагностики сахарного диабета.
4. Общий анализ мочи. Для дифференциальной диагностики с заболеваниями почек.
5. Кал на яйца глистов. Для выявления лямблий, аскорид.
6. Микроскопическое и бактериологическое исследование желчи.
7. Иммуноферментативное исследование крови на лямблиоз.
8. Анализ кала на эластазу 1. Для диагностики панкреатита.
Инструментальные обследования:
1. УЗИ органов брюшной полости. Выявляет утолщение стенок желчного пузыря (утолщение больше 4мм – является основным диагностическим критерием холецистита), застой и згущение желчи – «сладж», наличие камней в желчном пузыре, деформацию желчного пузыря.2. УЗИ с желчегонным завтраком – для выявления дискинезии желчного пузыря.
3. Многофракционное дуоденальное зондирование (проводится только при отсутствии желчекаменной болезни) с микроскопией и посевом желчи. Регистрация дуоденального содержимого производится через каждые 10 минут, позволяет установить тип секреции (гиперсекреторный, нерегулярный, гипосекреторный), состояние сфинктеров желчных путей, определяет характер сократительной способности желчного пузыря, наличие воспалительных элементов и бактериальной флоры.
4. Рентгенологическое исследование брюшной полости (для выявления рентгенконтрастных камней).
5. ЭГДС – эзофагогастродуоденоскопия.
6. ЭКГ. Для дифференциальной диагностики с заболеваниями сердечно-сосудистой системы.
7. Компьютерная томография и ядерно-магнитный резонанс. Проводят в сложных для диагностики случаях.
Консультации специалистов:
Обязателен осмотр терапевта и гастроэнтеролога.По показаниям:
- хирурга, при подозрении на развитие осложнений (перихолецистит, желчекаменная болезнь, эмпиема желчного пузыря, панкреатит);
- кардиолога, для исключения патологии сердечно-сосудистой системы;
- гинеколога, при необходимости коррекции гормонального фона у женщин;
- психотерапевта, проведение рациональной психотерапии.
Лечение холецистита.
1. При наличии клинических симптомов и лабораторных признаков воспаления, позитивных результатов посева желчи – назначается антибактериальное лечение. Выбор антибиотиков осуществляет врач, оценивая его способность концентрироваться в желчи.2. Симптоматическая терапия.
Для нормализации функции желчевыводящих путей и устранения боли назначают:
- антихолинэргические средства (риабал 2мл в/м или по 1-2 таблетки 3 раза в день), миотропные спазмолитики (но-шпа по 2 таблетки 3 раза в день, папаверин 2мл 2 % раствора в/м 2-3 раза в день, мебеверин 1-2 таблетки 3 раза в день), холинолитики (платифиллин), анальгетики (анальгин, баралгин).
3. При наличии признаков гипотонии желчного пузыря и при отсутствии конкрементов назначают:
- желчегонные препараты. Применяют аллохол (по 1-2 таблетки 3 раза в день после еды), холензим (по 2 таблетки 3 раза вдень после еды), фитотерапию.
Широко применяют рецепты народной медицины - лечение травами.
Бессмертник – 15г цветов, зверобой 10г травы, смесь заливают 0,5л воды, кипятят 5 минут, процеживают. Принимают по 0,5 стакана 3 раза в день за 15 минут до еды.
Кукурузные рыльца - 10 г заливают 200мл воды, кипятят 5 минут, принимают по ¼ стакана 3 раза в день перед едой.
Пижма – 5г цветков настаивают в 250 мл кипятка 30 минут, принимают по 1 столовой ложке 3 раза в день до еды.
Лист мяты перечной 5г заливают 200 мл кипятка и ставят на водяную баню на 15 минут. Принимают по ½ стакана 3 раза в день до еды.
Шиповник. Сироп из сгущенного водного экстракта шиповника и сахара – холосас, принимают по 2 чайные ложки 3 раза в день перед едой. Настой шиповника – 10г измельченных плодов заливают 400 мл кипятка и выдерживают на водяной бане 15 минут, настаивают. Принимают ½ стакана 3 раза в день перед едой.
Это лекарственные средства повышают секрецию желчи, уменьшают ее вязкость, обладают противовоспалительным действием. Назначают в период ремиссии (вне обострения) в течение 2-4 недель.
Этим же эффектом обладают и минеральные воды. В зависимости от состава они могут оказывать стимулирующее влияние на сократительную функцию желчного пузыря. Минеральные воды без газа принимают по назначению врача 3 раза в день по 1 стакану за 30 минут - 1,5 часа до еды (в зависимости от состояния секреции желудка) в теплом или горячем виде (40 – 50 градусов);
- слепое зондирование - тюбаж, 1 раз в неделю, 3-5 раз.
Проводится утром натощак. Медленно (небольшими глотками) следует выпить 150 -200 мл теплой (40-45 градусов) минеральной воды с добавлением 20-25г сорбита или ксилита. Полежать на правом боку, на спине в течении часа. Под правый бок кладут теплую грелку. После опорожнения кишечника рекомендуется принять душ, отдохнуть 20 минут. Первый прием пищи через 1-1,5 часа после окончания процедуры. Это стакан чая с медом, творог.
4. При наличии микролитов в желчи, гипотонии желчного пузыря, холестатическом синдроме применяют препараты желчных кислот (урсодезоксихолевая кислота) в течение 1 -3 месяцев, под наблюдением врача.
5. С целью нормализации желчевыделительной функции печени назначают гепатопротекторы с желчегонными свойствами. Хофитол – гепатопротектор растительного происхождения, содержащий сухой водный экстракт из сока листьев артишка полевого. Принимают по 2 таблетки 3 раза в день за 20 минут до еды в течение месяца. Гепабене – комбинированный препарат растительного происхождения, содержащий экстракт дымянки лекарственной и сухой экстракт плодов расторопши пятнистой. Принимают по 1 капсуле 3 раза в день после еды.
6. При вегетососудистой дистонии рекомендуют седативные средства (валериана, пустырник), анксиолитики (адаптол 500мг 3 раза в день в течение 2 месяцев).
Режим и лечебное питание.
 В
период выраженного обострения холецистита пациентам рекомендовано
лечение в стационаре - терапевтическом или гастроэнтерологическом,
соблюдение постельного режима, состояние психоэмоционального покоя.
После ликвидации выраженных признаков обострения режим больного
расширяется до общего.
В
период выраженного обострения холецистита пациентам рекомендовано
лечение в стационаре - терапевтическом или гастроэнтерологическом,
соблюдение постельного режима, состояние психоэмоционального покоя.
После ликвидации выраженных признаков обострения режим больного
расширяется до общего.В период обострения, в первые два дня, назначаются только прием теплой жидкости (некрепкий сладкий чай, соки из фруктов и овощей, разведенные водой, минеральная вода без газа) небольшими порциями до 1,5 литров в день и несколько сухариков. По мере стихания боли и улучшения общего состояния расширяется диетический стол. Рекомендуют:
- протертые супы из овощей и круп,
- каши (овсяная, рисовая, манная, гречневая),
- кисели, муссы, желе, нежирный творог,
- нежирная отварная рыба,
- протертое и отварное мясо, паровые котлеты (телятина, курица, индейка, кролик),
- белые сухари.
Пища принимается дробными порциями 5-6 раз в день.
В период обострения рекомендуют проводить разгрузочные дни 1 день в неделю:
- творожно - кефирный день. 900г кефира на 6 приема, 300г нежирного творога на 3 приема и 100г сахара;
- рисово – компотный.1,5 л компота, приготовленного из 1,5кг свежих или 240г сухих фруктов на 6 приемов, рисовая каша, сваренная на воде из 50г риса - на 3 приема.
После купирования обострения холецистита назначается диета, стол № 5, которая является основной при этом заболевании.
Пациентам рекомендуют:
- супы молочные, фруктовые, на овощном отваре с крупами, лапшой;
- отварное мясо, паровые котлеты, фрикадельки (говядина, кролик, курица, индейка);
- нежирные сорта рыбы морской или речной в отварном или запеченном виде, без корки;
- яйца, до 1-2 в день – всмятку, в виде паровых омлетов;
- молочные продукты: нежирное молоко, творог, кефир, йогурт, простокваша, масло сливочное (ограничено);
- овощи в отварном, запеченном виде, частично - сырые. Картофель, свекла, морковь, помидоры, огурцы, тыква, сладкий перец, баклажаны, цветная капуста, кабачки;
- фрукты и ягоды. Груши, дыни, бананы, персики, абрикосы, арбузы, некислые сорта яблок;
- каши – гречневая, овсяная, рисовая, манная, с добавлением молока, при переносимости;
- сладкие блюда – пастила, мармелад, мед, джемы, варенье, желе;
- мучные изделия – пшеничный и ржаной хлеб, вчерашний, сухари из белого хлеба, сухое несдобное печенье.
Принимать пищу необходимо небольшими порциями, не спеша 5-6 раз в день. Не рекомендуются длительные перерывы между приемами пищи, голодание. Завтрак обязателен, ужин за 2- 3 часа до сна, необильный. Количество жидкости не ограничивается. Обильное количество пищи, принятое однократно, нарушает ритм выделения желчи, вызывает спазм желчного пузыря и провоцирует боль.
При хронических холециститах необходимо увеличить употребление продуктов, улучшающих отток желчи и снижающих уровень холестерина:
- богатые пищевыми волокнами (отруби, овощи, фрукты, ягоды). Отруби предварительно запаривают и добавляют в блюда, по 1-1,5 столовые ложки 3 раза вдень;
- богатые солями магния (гречневая и овсяная крупы, сухофрукты, отруби);
- содержащие эссенциальные полиненасыщенные жирные кислоты, фосфолипиды, витамин Е (кукурузное, оливковое, подсолнечное и другие масла);
- содержащие молочнокислые бактерии (кисломолочные напитки, творог).
Не рекомендуются продукты:
- с высоким содержанием жиров животного происхождения (жареные блюда, жирная рыба, свинина, баранина, утка, колбасы, копчености, майонез, кремы, торты, пирожные);- сырой лук, чеснок, редис, щавель, шпинат, грибы, блюда из бобов (горох, фасоль);
- холодные и газированные напитки, концентрированные соки, кофе, какао, алкогольные напитки.
Реабилитация.
Физиотерапия и санаторно-курортное лечение является важным компонентом комплексной реабилитации пациентов. В качестве тепловых процедур для коррекции гипертонуса желчного пузыря, противовоспалительного и обезболивающего действия применяют индуктотермию, электрическое поле УВЧ. Курс лечения 12-15 процедур, ежедневно. С целью стимуляции опорожнения желчного пузыря назначают импульсный ток низкой частоты. Для уменьшения дискинетических явлений рекомендуется электрофорез 5 % новокаина, 2 % папаверина. Для нормализации функционального состояния нервной системы применяют гальванический воротник по Щербакову, электрофорез с бромом. С этой же целью назначают хвойные, кислородные и углекислые ванны. Санаторно-курортное лечение показано не раньше, чем через 2-4 месяца после обострения холецистита. Пациенты направляются на бальнеогрязевые курорты: Ессентуки, Железноводск, Трускавец, Моршин.Осложнения холецистита.
К осложнениям относят: перихолецистит, панкреатит, холангит, реактивный гепатит, дуоденит.Перихолецистит возникает при вовлечении в патологический процесс всех стенок желчного пузыря и серозной оболочки (брюшины). При этом состоянии болевой синдром носит постоянный и интенсивный характер, распространяется на правый бок, усиливается при повороте и наклоне туловища.
Холангит – воспалительный процесс в желчных протоках. Основным симптомом является повышение температуры до 40 градусов с потрясающими повторными ознобами, тошнота, рвота, схваткообразные боли в правом подреберье.
При некалькулезном холецистите часто в патологический процесс вовлекаются другие органы пищеварительной системы: если наряду с болью в правом подреберье появляются болевые ощущения «опоясывающего» характера, послабление стула – возможно вовлечение в патологический процесс поджелудочной железы. Если боль распространяется на всю область печени и сопровождается ее увеличением – присоединение реактивного гепатита, возникновение поздних, голодных болей в верхней половине живота свидетельствует о наличии дуоденита.
Осложнения не только обуславливают утрату трудоспособности, но и представляют угрозу жизни пациента, поэтому при появлении первых симптомов заболевания нужно сразу обратиться к врачу – терапевту или гастроэнтерологу.
Профилактика холецистита.
Следует придерживаться длительного режима питания с ограничением жирной, жареной пищи, рекомендуется частое дробное питание, исключение алкогольных и газированных напитков. Постепенная нормализация массы тела.Санация очагов хронической инфекции полости рта и носоглотки.
Ежегодное диспансерное обследование у врача с проведением УЗИ гепатобилиарной системы.
Консультация врача по теме холецистит
Вопрос: Можно убрать приступ желчной колики при калькулезном холецистите самостоятельно с помощью народных средств или медицинских препаратов?Ответ: Нет, необходимо срочно обратиться к врачу – хирургу. При несвоевременном лечении возможно развитие опасных для жизни осложнений.
Вопрос: Какие противопоказания для слепого зондирования?
Ответ: Слепое зондирование противопоказано при желчекаменной болезни, острых инфекционных заболеваниях, активном гепатите и циррозе печени, тяжелых заболеваниях сердечно-сосудистой системы. Не рекомендуется проводить процедуру женщинам в период менструации, беременности.
Востренкова Ирина Николаевна, врач терапевт высшей категори
Холангит
Холангит – это воспалительное заболевание желчных протоков.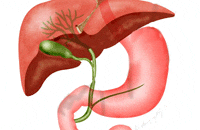 Синтез
желчи осуществляется в печени, далее она поступает в желчные канальцы, а
по ним во внутрипеченочные желчные протоки, которые представляют собой
древовидную систему, пронизывающую обе доли печени.
Синтез
желчи осуществляется в печени, далее она поступает в желчные канальцы, а
по ним во внутрипеченочные желчные протоки, которые представляют собой
древовидную систему, пронизывающую обе доли печени.У ворот печени из слияния правой и левой ветви, выносящих желчь из правой и левой долей печени образуется печеночный проток. Печеночный проток, сливаясь с пузырным протоком, отводящим желчь из желчного пузыря, образуют общий желчный проток (холедох). Они составляют внепеченочные желчные пути. Холедох открывается на слизистой оболочке двенадцатиперстной кишки, куда и поступает желчь.
Причины холангита.
Выделяют острый, хронический и первичный склерозирующий холангиты.Крайне редко заболевание является первичным, чаще всего холангит является осложнением холецистита, панкреатита и желчнокаменной болезни. Может возникать и на фоне опухолей желчных протоков, аномалий развития желчных путей, после проведенных хирургических вмешательств на органах брюшной полости. Возникновению заболевания способствуют застой желчи, повреждение слизистой оболочки желчных путей камнем, рубцовые сужения. Присоединение бактериальной инфекции на этом фоне приводит к развитию острого или хронического холангита. Встречаются холангиты, вызванные паразитарными инвазиями (описторхии, стронгилоиды, лямблии).
Выделяют первичный склерозирующий холангит, воспаление которого не связано с инфекцией. Заболевание развивается в результате аутоиммунного воспаления, когда происходят нарушения в иммунной системе и вырабатываются собственные антитела против здоровых, нормальных тканей организма, в результате чего происходит постепенное сужение как внепеченочных, так и внутрипеченочных желчных протоков. Причины развития заболевания до конца не известны. Большую роль играет семейная и генетическая предрасположенность, стрессы.
Симптомы холангита.
Острый восходящий холангит возникает из распространяющейся инфекции на желчные пути из желчного пузыря, поджелудочной железы.Начало заболевания внезапное, стремительное. Повышается температура тела до 40 градусов с потрясающими ознобами, возникает интенсивная схваткообразная боль в правой половине живота, грудной клетки, тошнота, рвота, сильная слабость, падает артериальное давление.
Развивается печеночная недостаточность: появляется желтуха, кожный зуд, нарушается сознание, что в итоге приводит к развитию печеночной комы. В зависимости от возбудителя, заболевание может достигать очень тяжелой степени. Поэтому при появлении первых симптомов необходимо как можно раньше обратиться к врачу.
Хронический рецидивирующий холангит.
При кратковременном, но часто повторяющимся нарушение оттока желчи развивается хронический холангит.В период обострения появляются боли в правом подреберье, лихорадка, желтуха, кожный зуд. Самопроизвольно отток желчи может восстановиться, тогда стихает боль, уменьшается желтуха, улучшается общее состояние больного. Однако без своевременно начатого лечения рано или поздно наступает рецидив заболевания.
Первичный склерозирующий холангит.
Болеют преимущественно мужчины молодого возраста. Заболевание развивается постепенно. Появляется слабость, повышенная утомляемость, ноющие боли в правом подреберье, повышение температуры до 38 градусов, желтуха, зуд кожи. Часто сочетается с другими аутоиммунными заболеваниями (неспецифическим язвенным колитом, ревматоидным артритом, тиреоидитом и др.)Обследование при подозрении на холангит.
Инструментальные исследования.
1. Ультразвуковое исследование (УЗИ). Выявляет увеличение размеров печени, расширение желчных протоков.2. Эндоскопическая ретроградная холангипанкреатография. (ЭРХПГ). Основной метод диагностики. Это рентгенологическое исследование желчных протоков путем прямого введения в них контрастного вещества через эндоскоп. Выявляет изменения желчных путей. При первичном склерозирующем холангите обнаруживают бусоподобные изменения крупных внутрипеченочных желчных протоков, на холангиограммах картина, напоминающая мертвое дерево.
Она может стать лечебной манипуляцией, при выявлении камней и стенозов (сужений) общего желчного протока.
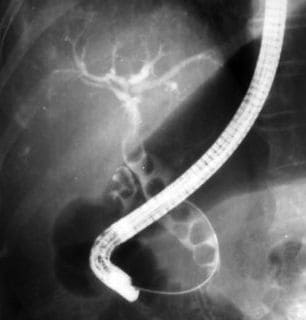
Диагностика холангита. ЭРХПГ
3. Магнитно-резонансная холангиография и компьютерная томография дополняют данные ЭРХПГ.4. Дуоденальное зондирование с исследованием желчи, для определения возбудителя и чувствительности его к антибиотикам.
Лабораторная диагностика.
1. Общий анализ крови. Выявляют признаки воспалительного процесса: увеличение СОЭ, лейкоцитов.2. Биохимический анализ крови: повышение содержания билирубина, особенно прямой фракции, повышение уровня щелочной фосфатазы, гама-глютамилтранспептидазы (ГГТ) – показатели нарушения оттока желчи (холестаза). Повышение активности трансаминаз (аланин -аминотрансферазы - АЛТ, аспартат – аминотрансферазы – АСТ) – показатели токсического поражения печени.
3. Общий анализ мочи: появление желчных пигментов.
4. Анализ кала на яйца глистов (описторхии, стронгилоиды) и простейших (лямблии).
Лечение холангита.
Лечение холангита осуществляется в специализированном хирургическом отделении стационара. Основным этапом хирургического лечения является ликвидация причин застоя желчи, восстановление полноценной эвакуации желчи. Вопрос о методе оперативного лечения принимается после тщательного обследования и зависит от конкретной клинической ситуации. Часто осуществляется лапароскопическим доступом.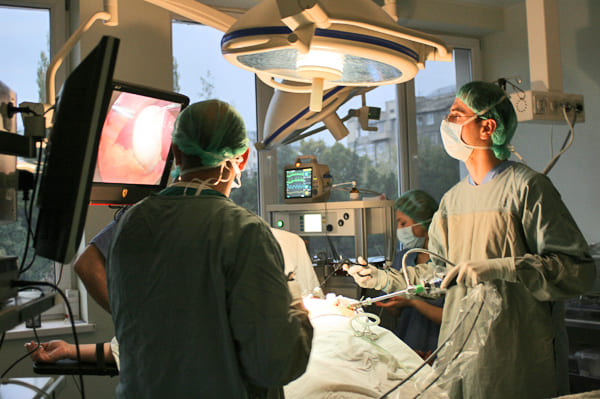
Хирургическое лечение холангита. Лапароскопия
В стационаре для снятия синдрома интоксикации – применяется
дезинтоксикационная терапия, при бактериальных холангитах –
антибиотикотерапия, при гельминтозах – противопаразитарные препараты.При первичном склерозирующем холангите на ранних стадиях применяют препараты урсодезоксихолевой кислоты. Дозу препарата, длительность приема установит только врач. Но единственным эффективным методом лечения является трансплантация печени.
Осложнения холангита.
При отсутствии своевременного лечения воспалительный процесс с желчных протоков распространяется на брюшину – возникает перитонит (воспаление брюшины) на окружающие ткани – формируются поддиафрагмальные, внутрипеченочные абсцессы, сепсис, бактериально - токсический шок. Состояние больных становится крайне тяжелым и требует реанимационных мероприятий.Длительный воспалительный процесс при хроническом холангите приводит к склеротическим изменениям в тканях печени и развитию билиарного цирроза печени.
Самолечение и лечение холангита народными средствами недопустимо, так как может быть упущено время для лечения. В поздних стадиях заболевания прогноз неблагоприятный.
Профилактика холангита.
Своевременное лечение желчнокаменной болезни, холецистита, панкреатита и регулярное диспансерное наблюдение у семейного врача, терапевта.Консультация врача по холангиту:
Вопрос: При лечении холангита можно ли обойтись без операции?Ответ: Если холангит возник вследствие закупорки желчевыводящих путей, его невозможно вылечить, пока не будет ликвидировано препятствие оттоку желчи.
Врач-терапевт Востренкова Ирина Николаевна
Цирроз печени
 Цирроз
печени – это заключительная стадия всех хронических заболеваний печени,
связанная с глубокой необратимой структурной перестройкой и с
постепенной утратой ее функции.
Цирроз
печени – это заключительная стадия всех хронических заболеваний печени,
связанная с глубокой необратимой структурной перестройкой и с
постепенной утратой ее функции.Печень – самая крупная из пищеварительных желез, занимает верхний отдел брюшной полости, располагаясь справа под диафрагмой. Она имеет дольчатую структуру. Ее основные функции:
1. Удаление токсинов, ядов, аллергенов поступающих в организм из внешней среды.
2. Синтез белков, жиров, углеводов.
3. Образование желчи, участвующей в пищеварении.
4. Удаление избытков гормонов, витаминов, промежуточных продуктов обмена веществ.
5. Синтез жизненно важных биологически активных веществ (альбуминов, факторов свертывания крови).
Долька печени состоит из печеночных клеток – гепатоцитов. Именно нарушение в строение печеночной дольки, перерождение ее в аномально-структурные узлы, окруженные фиброзной тканью, и является циррозом.
Причины цирроза печени
Наиболее частые причины:1. Вирусные гепатиты «В», «С» и «Д» являются самыми частыми и распространенными в мире причинами цирроза. Во всем мире происходит рост инфицирования вирусными гепатитами, которые могут быстро трансформироваться в цирроз печени.
2. Алкогольная болезнь печени.
3. Криптогенный цирроз. Это диагноз исключения, его выносят, когда причину возникновения заболевания не удается установить.
Редкие причины цирроза:
1. Неалкогольный стеатогепатит. Поражение печени на фоне нарушений обмена веществ (прежде всего нарушение жирового обмена – при ожирении и углеводного обмена – при сахарном диабете).
2. Аутоиммунный гепатит. Возникает при нарушениях в иммунной системе, когда свои антитела организм вырабатывает на собственные печеночные клетки – гепатоциты.
3. Первичный билиарный цирроз печени. Возникает при длительно протекающем холестазе - нарушение оттока желчи по канальцам из печени.
4. Применение лекарственных средств (противотуберкулезных и противораковых препаратов) и гепатотоксичных веществ (ртуть, золото и свинец).
Крайне редкие причины цирроза:
1. Гемохроматоз. Наследственное заболевание в результате накопления железа в органах и тканях
2. Болезнь Коновалова - Вильсона. Наследственное заболевание, приводящее к накоплению меди в тканях печени и головного мозга.
3. Недостаточность альфа 1 – антитрепсина. Наследственное заболевание. Недостаток синтеза этого белка в печени, приводит к возникновению хронического бронхита и цирроза печени.
4. Вторичный билиарный цирроза печени. Развивается при обструкции (сужение, сдавление) желчных путей камнем, опухолью. Синдром Бадда – Киари. Развивается при тромбозе печеночных вен.
Симптомы цирроза печени
Скорость возникновения и развития цирроза печени зависит от тяжести течения вызвавшего его гепатита. На начальных стадиях болезни возникают умеренные боли, чувство дискомфорта в области правого подреберья, как правило, после приема пищи, физической нагрузки. Сопровождаются горечью во рту, вздутием живота. В дальнейшем к болям присоединяются тошнота и рвота, снижение аппетита.У мужчин нарушается потенция, у женщин – нарушение менструального цикла. Кожные покровы, склеры глаз окрашиваются в желтушный цвет из-за повышенного уровня билирубина и холестерина в крови. Кожа становится сухой, беспокоит интенсивный зуд. Из-за нарушений процессов свертывания крови возникают носовые кровотечения и кровотечения из десен, долго не останавливаются кровотечения из ран. На коже туловища появляются сосудистые «звездочки». По мере развития цирроза возникают отеки на ногах, увеличивается живот за счет асцита – скопления жидкости в брюшной полости. Из-за накопления токсических продуктов обмена веществ в крови возникают признаки печеночной энцефалопатии (поражение коры головного мозга) – интенсивные головные боли, снижение памяти, нарушение сна, галлюцинации, развитие комы. Резко снижается аппетит, больные слабеют, худеют до истощения.
Обследования при подозрении на цирроз печени
1. Биохимические методы исследования, показывают нарушения функционального состояния печени (печеночный комплекс): общий белок и белковые фракции – уменьшение общего белка и белка альбумина. Увеличение ферментов (АлТ - аланин- аминотрансфераза и АсТ – аспартат-аминотрансфераза, ЩФ – щелочной фосфотазы), билирубина – говорит об активности процесса.2. Коагулограмма – показывает нарушение свертывающей системы крови.
3. Общий анализ крови – признаки анемии – снижение уровня гемоглобина, уменьшается количество тромбоцитов и лейкоцитов.
4. Серологические маркеры вирусных гепатитов B, C, D, G, маркеры аутоиммунного гепатита ( антимитохондриальные и антинуклеарные антитела) – для установления причины заболевания.
5. Анализ кала на скрытую кровь – для выявления желудочно-кишечного кровотечения.
6. Определение уровня креатинина, электролитов (почечный комплекс) – для выявления осложнения цирроза печени - развития почечной недостаточности.
7. Альфа-фетопротеин крови – при подозрении на развитие осложнения - рака печени.
8. УЗ исследование органов брюшной полости и сосудов портальной системы. Показывает увеличение и изменение структуры печени, увеличение селезенки. Увеличение диаметра сосудов. Наличие жидкости в брюшной полости – асцита.
9. Эзофагогастродуоденоскопия (ФЭГДС) - выявление варикозного расширения вен пищевода и желудка.
10. Биопсия печени. Помогает установить точный диагноз и стадию течения заболевания.
11. Компьютерная томография и сцинтиграфия печени – назначают по показаниям врача. Они помогают более детально и точно выявить характер изменений в печени.
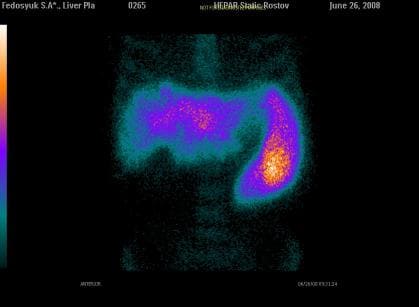
Сцинтиграфия печени
Консультация специалистов, по показаниям:- врача инфекциониста, при установлении вирусной природы цирроза печени;
- врача гепатолога, при других причинах цирроза печени;
- онколога – при подозрении на развитие рака печени;
- хирурга – при подозрении на развитие осложнений (кровотечений).
Тяжесть течения заболевания устанавливает лечащий врач, используя шкалу критериев по Child – Pugh (СР). Показателями критериев являются данные лабораторных исследований, признаки проявления цирроза. Пациенты, относящиеся к классу А, являются компенсированными, а к классу В и С – декомпенсированными.
Лечение цирроза печени
Больным с компенсированным циррозом необходимо проводить лечение основного заболевания (вирусного гепатита, алкогольного или неалкогольного стеатогепатита) для предупреждения ухудшения течения болезни и развития осложнений. Пациентам рекомендуют сбалансированную диету, с достаточным уровнем содержания белков и жиров. Исключение алкоголя, продуктов содержащих химические консерванты, крайне осторожный прием лекарственных препаратов – только жизненно необходимых. Вакцинацию осуществлять только по жизненным показаниям. Ограничение тяжелой физической нагрузки. Избегать переохлаждений, перегреваний, инсоляций (загорать). Не рекомендованы минеральные воды, физиотерапевтические и тепловые процедуры. Следует избегать голодания, приема лекарственных трав, лечение средствами народной медицины.Пациенты с компенсированным циррозом печени наблюдаются лечащим врачом (терапевтом или врачом общей практики), с периодичностью визитов раз в три месяца. Проходят комплекс обследований (УЗ исследование органов брюшной полости, общий анализ крови, исследования на печеночный комплекс, почечный комплекс).
При развитии декомпенсации больные направляются на лечение в специализированные отделения стационара, из-за высокого риска развития осложнений.
Основная цель лечения на этой стадии заключается в остановке прогрессирования заболевания и лечения возникших осложнений. Лекарственная терапия больных циррозом печени должна назначаться только лечащим врачом. В каждом индивидуальном случае оценивают необходимость назначения препарата и потенциальную опасность его побочного действия.
Применение гепатопротекторов (препараты улучшающие функцию печени) - строго индивидуально и ограничено, из-за недоказанной их эффективностью в лечении цирроза печени.
При развитии холестаза (нарушения оттока желчи из печеночных клеток - гепатоцитов), проявлением которого является желтуха и кожный зуд, для уменьшения нагрузки и повреждения гепатоцитов желчными кислотами применяют препараты урсодезоксихолевой кислоты. Длительность приема препарата зависит от состояния больного и степени выраженности холестаза.
При развитии портальной гипертензии (повышение давления в системе кровоснабжения органов брюшной полости), вследствие чего возникают асцит и отеки, варикозное расширение вен пищевода, проводят снижение давления с помощью назначения нитратов и b-адреноблокаторов (группа пропранолона).
Осложнения цирроза печени
1. Острое варикозное кровотечение. Возникает из варикозно расширенных вен пищевода и желудка. У больного нарастает слабость, падает артериальное давление, учащается пульс, появляется рвота с примесью крови (цвета кофейной гущи). Лечение проводят в отделение интенсивной терапии, при неэффективности, применяют хирургическое методы лечения. Для остановки кровотечения применяют внутривенное введение октропида (для снижения давления в кровотоке брюшных сосудов), эндоскопическое лечение (перевязка варикозно расширенных узлов, склеротерапия). Осторожно проводят переливание растворов и компонентов крови, для поддержания необходимого уровня гемоглобина.2. Спонтанный бактериальный перитонит - воспаление брюшины, за счет инфицирования жидкости в брюшной полости (асцита). У больных повышается температура до 40 градусов, озноб, появляется интенсивная боль в животе. Назначают длительно антибиотики широкого спектра действия. Лечение проводят в отделение интенсивной терапии.
3. Асцит - скопление жидкости в брюшной полости. Назначают диету с ограничением белка (до 0,5 грамм на кг массы тела) и соли, мочегонные препараты, внутривенное введение альбумина (белковый препарат). При необходимости прибегают к парацентезу – удалению избытка жидкости из брюшной полости.
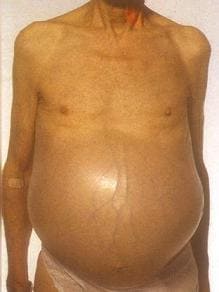
Асцит
4. Гепаторенальный синдром – развитие острой почечной недостаточности
у больных с циррозом печени. Прекращают применение мочегонных
препаратов, назначают внутривенное введение альбумина. Лечение проводят в
отделение интенсивной терапии.5. Печеночная энцефалопатия. Проявляется от незначительных неврологических нарушений (головная боль, повышенная утомляемость, заторможенность) до тяжелой комы. Так как она связана с накоплением в крови продуктов белкового обмена (аммиака) – ограничивают, или исключают из рациона белок, назначают пребиотик – лактулозу. Она обладает слабительным действием и способностью связывать и уменьшать образования аммиака в кишечнике. При выраженных неврологических нарушениях лечения проводят в отделении интенсивной терапии.
6. Развитие гепатоцеллюлярной карциномы – злокачественного новообразования печени.
Кардинальное лечение гепатоцеллюлярной карциномы и декомпенсированного цирроза печени – пересадка печени. Замена печени пациента печенью донора.
Профилактика цирроза печени
Своевременное выявление и лечение заболеваний, которые могут привести к развитию цирроза. Профилактика вирусного поражения печени (вакцинация против вирусного гепатита В, соблюдение индивидуальных средств защиты и гигиены). Исключить злоупотребление алкогольных напитков.Консультация врача
Вопрос: Есть ли противопоказания для биопсии печени?Ответ: Противопоказанием является наличие геморрагического синдрома (повышенный риск развития кровотечения), наличие асцита, нарушение сознания (печеночная энцефалопатия).Вопрос: Больной циррозом печени заразен для окружающих? Ответ: Нет. Но для больного циррозом печени любая перенесенная бактериальная, вирусная инфекция (простуда, пневмония) - являются риском развития декомпенсации и осложнений.
Врач терапевт Востренкова И.Н.
Панкреатит острый и хронический
Панкреатит – это прогрессирующее заболевание поджелудочной железы, в основе которого лежит воспалительный процесс, приводящий к ее повреждению и изменению внешне- и внутрисекреторной функций, ведущее к серьезным нарушениям обмена веществ. 1 - пищевод;
1 - пищевод;2 - желудок;
3 - двенадцатиперстная кишка;
4 - тонкий кишечник;
5 - толстый кишечник;
6 - печень;
7 - желчный пузырь;
8 - селезенка;
9 - поджелудочная железа
Поджелудочная железа – это орган пищеварительной системы, обеспечивающий эффективный процесс переваривания пищи и регуляцию углеводного обмена в организме. Она вырабатывает панкреатический сок (внешнесекреторная функция) и синтезирует гормоны (внутрисекреторная функция), в частности, инсулин – основной гормон, ответственный за поддержание нормального уровня глюкозы в крови. Сок поджелудочной железы содержит уникальный набор ферментов (протеаза, липаза, амилаза) – веществ, расщепляющие основные компоненты пищи: белки, жиры, углеводы. Гормон инсулин регулирует обмен углеводов. Благодаря работе поджелудочной железы обеспечиваются как процессы нормального пищеварения, и усвоение пищи, так и питание тканей и органов.
Частота этого заболевания во всем мире растет. В первую очередь это связано с нерациональным питанием, злоупотреблением алкоголя, ухудшением экологической обстановки.
Основные причины возникновения панкреатита:
- злоупотребление алкоголя;- постоянное употребление большого количества жирной, жареной, копченой, острой пищи;
- ожирение;
- патология гепатобилиарной системы (желчекаменная болезнь, холецистит, гепатит);
- заболевания желудка и двенадцатиперстной кишки (язвенная болезнь, гастриты, опухоли);
- вирусные инфекции (эпидемический паротит, гепатит В);
- эндокринные заболевания (гиперпаратиреоз);
- травмы поджелудочной железы, в том числе операции;
- курение;
- тяжелая пищевая аллергия;
- прием лекарственных препаратов (тетрациклины, сульфаниламиды, цитостатики);
- муковисцидоз;
- наследственный панкреатит.
Симптомы панкреатита.
 Выделяют острый и хронический панкреатит.
Выделяют острый и хронический панкреатит.При остром панкреатите происходит нарушение свободного оттока панкреатического сока, ведущего к самоперевариванию железы собственными ферментами. Для этого заболевания характерен резкий болевой синдром. Боль возникает в левой части живота, через некоторое время приобретает опоясывающий характер, сопровождается тошнотой, рвотой. Вследствие интоксикации, обезвоживания организма (частая рвота) состояние пациентов быстро становится тяжелым: падает артериальное давление, нарушается сознание. Может развиться коллапс и шок. Это заболевание относят к неотложным состояниям в хирургии, и требует срочного осмотра хирурга и госпитализации в хирургический стационар.
В течение хронического панкреатита выделяют два периода: начальный и период выраженного повреждения поджелудочной железы. В начальном периоде (продолжается около 10 лет) основным проявлением выступает болевой синдром. Боль локализуется преимущественно в верхней и средней части живота, левой половине грудной клетки, в области сердца (как при ишемической болезни сердца) в левой поясничной области (напоминает почечную колику), может распространяться по окружности тела, быть опоясывающей, уменьшаться в положении сидя, при наклоне туловища вперед, чаще возникает через 15-20 минут после еды.
Провоцируют боль чрезмерная, жирная, жареная, копченая пища, прием алкогольных и газированных напитков, шоколад, кофе, какао. Боль сопровождается диспепсическими явлениями – длительной тошнотой, рвотой, не приносящей облегчения, вздутием живота, послаблением стула. Диспепсические симптомы наблюдаются не всегда и имеют сопутствующий характер, легко купируются при лечении. Внешнесекреторная функция поджелудочной железы, как правило, остается сохранной.
При длительном существовании хронического панкреатита происходит структурная перестройка ткани поджелудочной железы, уменьшается ее способность вырабатывать ферменты и гормоны, формируется секреторная недостаточность. Боли становятся менее выраженными, а чаще могут вообще отсутствовать. В клинической картине преобладает диспепсический синдром, развивается внешнесекреторная недостаточность поджелудочной железы, проявляющаяся синдромами мальабсорбции и мальдигестии.
Мальдигестия – это нарушение переваривания пищи до необходимых для всасывания составных частей. Мальабсорбция – нарушение самого механизма всасывания в тонком кишечнике. Ведущим симптомом является кашицеобразный стул 2-3 раза в день и чаще, «большой панкреатический стул» (обильный, зловонный, жирный). Характерно вздутие живота в результате скопления газов в кишечнике. Происходит потеря массы тела. Появляются признаки гиповитаминоза: снижение зрения в сумеречное время, нарушение пигментации (недостаток витамина А), кровоточивость десен (недостаток витаминов К и С), конъюнктивит, стоматит, зуд кожи (недостаток витаминов группы В), анемия (гиповитаминоз В12 и фолиевой кислоты). Нарушение всасывания кальция приводит к судорогам, болям в костях (остеопороз). Развивается эндокринная недостаточность поджелудочной железы. Появляются эпизоды гипогликемии (снижению уровня сахара в крови) с характерной слабостью, нервно-психическим возбуждением, холодным потом, дрожью в теле. В дальнейшем развивается панкреатогенный сахарный диабет. Отмечается сухость кожи, жажда.
Диагностика панкреатита.
Инструментальное подтверждение патологических изменений в поджелудочной железе:1. Трансабдоминальное ультразвуковое исследование (УЗИ). Определяет увеличение размеров поджелудочной железы, кальцификаты в тканях, нечеткость и неровность контуров, неоднородность структуры, изменение эхогенности, наличие кист, расширение протоков. Чувствительность УЗИ в диагностики панкреатита составляет 80-85%. Поэтому во всех случаях сонографичных изменениях следует сопоставлять с лабораторными данными, так как результаты УЗИ являются недостаточно специфичными.
2. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ)– выявляют увеличение поджелудочной железы, обнаруживают кальцификацию, псевдокисты, определяет расширения протоков, выявляют поражения соседних органов, злокачественные новообразования.
3. ЭРПХПГ – эндоскопическая ретроградная холангиопанкреатография. В настоящее время играет одну из ведущих ролей в диагностике панкреатитов. Чувствительность этого метода составляет 93 -100%.
Лабораторная диагностика панкреатита.
1. Определение фекальной панкреатической эластазы -1. Данным методом определяется лишь человеческая эластаза, поэтому на результаты теста не влияет проведение заместительной ферментативной терапии. Является «золотым стандартом» диагностики хронического панкреатита.2. Общий анализ крови – появляются признаки воспаления, анемии.
3. Альфа – амилаза крови и мочи – при обострении повышается. Но чувствительность теста не превышает 30 %.
4. Уровень сахара в крови – для выявления сахарного диабета.
5. Общий анализ мочи – проводят для исключения заболеваний почек.
6. ЭКГ и Эхо- кардиография – для исключения заболеваний сердца.
В диагностике панкреатита ведущая роль принадлежит специалисту - врачу терапевту или гастроэнтерологу. Лишь они способны выбрать методы диагностики, их последовательность у каждого конкретного пациента, чтобы быстро, точно и с минимальными затратами установить правильный диагноз.
Консультация специалистов:
1. Гастроэнтеролога, для выбора тактики лечения.2. Хирурга, при длительно текущем болевом синдроме, развитии осложнений.
3. Эндокринолога, при развитии сахарного диабета.
4. Кардиолога, для исключения патологии сердечнососудистой системы.
Лечение панкреатита.
Причины развития панкреатита разнообразны и в ряде случаев при их устранении происходит уменьшение воспалительного процесса.Необходимо отказаться от употребления алкоголя, соблюдать диету с низким содержанием животных жиров, исключить прием лекарственных препаратов, которые могут оказывать повреждающее действие на поджелудочную железу, чрезвычайно важно проводить лечение заболеваний желудочно-кишечного тракта, пищевой аллергии.
Главной целью лечения является устранение боли, коррекция нарушений функции поджелудочной железы, предупреждение и лечение осложнений.
Для устранения болевого синдрома используют ненаркотические и наркотические анальгетики. Дозу анальгетиков подбирает врач, начиная с самой низкой эффективной дозы. Применяют миотропные спазмолитики (мебеверин, но-шпа, спазмолгон).
Для купирования боли применяют панкреатические ферменты, с достаточным содержанием липазы, не менее 10 000 тыс. ЕД. (Креон, панзинорм) в сочетании с ингибиторами протоновой помпы (ИПП – омепразол, пантопразол, рабепразол, эзомепразол) как для защиты ферментов от разрушения под действием желудочного сока, так и для создания физиологического покоя поджелудочной железы. Эти препараты показаны только при умеренном обострении хронического панкреатита. Выбор препарата, его дозировку, кратность приема осуществляет только врач.
При отсутствии эффекта от консервативного лечения проводят оперативную коррекцию заболевания. Оперативное лечение помогает продлить жизнь этих больных и улучшить ее качество.
Заместительная полиферментная терапия проводится при развитии внешнесекреторной недостаточности. Показанием для ее проведения является прогрессирующая потеря массы тела, стойкий диарейный (частый жидкий стул) синдром. Ее целью является обеспечение достаточной активности липазы в двенадцатиперстной кишке. При правильно подобранной дозе ферментного препарата пациент отмечает увеличение массы тела, нормализацию стула, уменьшение симптомов боли, вздутия живота. Применение полиферментативных препаратов панкреатина, особенно в традиционных дозах и ферментативных препаратов растительного происхождения является практически бесполезным. Полиферментативная терапия назначается в зависимости от уровня внешнесекреторной недостаточности, согласно данным эластазного теста. При развитии панкреатогенного сахарного диабета - соблюдение диеты и наблюдение эндокринолога. Выбрать необходимую схему лечения может только специалист – врач терапевт или гастроэнтеролог, используя индивидуальный подход в каждом отдельно взятом случае.
Диета при панкреатите.
 Основной
принцип диетотерапии – употребление пищи, щадящей желудок,
поджелудочную железу и печень. В период обострения хронического
панкреатита, в первые 1-2 дня назначают голод. Разрешен только прием
жидкости 1,0-1,5 литра в сутки (по 200мл 5-6 раз в день). Это щелочная
минеральная вода без газа комнатной температуры, отвар шиповника (1-2
стакана), некрепкий чай. По мере улучшения общего состояния пациента
переводят сначала на ограниченное, а затем и на полноценное питание. При
расширении диеты строго соблюдается принцип постепенности как в
отношении объема и калорийности рациона, так и в отношении включения в
него отдельных блюд и пищевых продуктов. Есть нужно неторопливо,
тщательно пережевывая пищу, 5 раз в день. Современные подходы в
диетотерапии не предусматривают исключения из рациона каких-либо
продуктов. Исключение или существенное ограничение (особенно в период
обострения) индивидуально непереносимых продуктов и продуктов, которые
вызывают ухудшение течение болезни.
Основной
принцип диетотерапии – употребление пищи, щадящей желудок,
поджелудочную железу и печень. В период обострения хронического
панкреатита, в первые 1-2 дня назначают голод. Разрешен только прием
жидкости 1,0-1,5 литра в сутки (по 200мл 5-6 раз в день). Это щелочная
минеральная вода без газа комнатной температуры, отвар шиповника (1-2
стакана), некрепкий чай. По мере улучшения общего состояния пациента
переводят сначала на ограниченное, а затем и на полноценное питание. При
расширении диеты строго соблюдается принцип постепенности как в
отношении объема и калорийности рациона, так и в отношении включения в
него отдельных блюд и пищевых продуктов. Есть нужно неторопливо,
тщательно пережевывая пищу, 5 раз в день. Современные подходы в
диетотерапии не предусматривают исключения из рациона каких-либо
продуктов. Исключение или существенное ограничение (особенно в период
обострения) индивидуально непереносимых продуктов и продуктов, которые
вызывают ухудшение течение болезни.| Категория продуктов питания | Продукты, неблагоприятные для больных хроническим панкреатитом |
| Хлебобулочные изделия | Свежий хлеб, печенье изделия из сдобного теста, жареные пирожки, блины, пицца |
| Крупы, каши | Пшено, перловая, ячменная, кукурузная крупы, бобовые |
| Мясо, мясные продукты | Жирные сорта мяса: баранина, свинина, утка, субпродукты; колбасы, консервы. |
| Первые блюда | Жирные бульоны и супы, борщи, приготовленные на их основе |
| Соусы и приправы | Томатные подливы и соусы, поджарки. |
| Жиры | Маргарин, куриный, гусиный, бараний, свиной жир. |
| Напитки | Крепкий чай и кофе, соки (апельсиновый, грейпфрутовый, яблочный, виноградный, гранатовый), газированные напитки, алкоголь. |
Реабилитация.
Пациентам в период ремиссии рекомендуется придерживаться режима труда и отдыха. Запрещается курение и употребление алкоголя. Санаторно-курортное лечение – только при стойкой ремиссии. Показаны бальнеологические курорты с гидрокарбонатными водами малой и средней минерализации. Это Ессентуки, Трускавец, Моршин, Железноводск, Боржоми. Крайне осторожно надо относиться и к физиотерапевтическим процедурам, проводить их только при стойкой ремиссии.Осложнения панкреатита:
1. Панкреонекроз.2. Рак поджелудочной железы.
3. Механическая желтуха.
4. Панкреатическая кома.
5. Кисты и псевдокисты поджелудочной железы.
6. Абсцесс поджелудочной железы.
7. Реактивный гепатит.
8. Реактивный плеврит.
Происходит изменение привычного характера заболевания: изменяется характер, локализация и интенсивность болей, она может стать постоянной.
Развитие осложнений при хроническом панкреатите может произойти в любом периоде болезни и требует немедленного осмотра врача и госпитализацию в хирургический стационар, так как многие осложнения представляют непосредственную угрозу жизни пациента.
Профилактика панкреатита.
Целью профилактики является приостановить прогрессирование воспаления, предупредить развитие осложнений. Пациент находится под наблюдением терапевта. Не реже двух раз в год проходит диспансерный осмотр, необходимым объемом исследований устанавливает врач, в зависимости от степени тяжести заболевания. Модификация образа жизни. Риск развития осложнений, а в первую очередь рака поджелудочной железы, у употребляющих алкоголь выше в 1,6 раз, чем у тех пациентов кто отказался от его приема.Консультация врача по панкреатиту:
Вопрос: Возможно ли при ожирении развитие панкреатита?Ответ: Безусловно, ожирение способствует развитию хронического панкреатита. Панкреатит, развившийся у больного с ожирением, протекает часто с развитием осложнений. Такому пациенту необходимо постепенно снижать массу тела.Вопрос: Можно ли принимать пациенту, страдающему хроническим панкреатитом ферментные препараты, содержащие желчные кислоты (фестал)?Ответ: Ферментативные препараты, содержащие желчные кислоты назначать нельзя, так как желчные кислоты усиливают перистальтику кишечника, вызывают диарею (понос), усугубляя состояние пациента.
Вопрос: Можно ли больному, страдающему хроническим панкреатитом принимать желчегонные препараты, травы, проводить слепое дуоденальное зондирование, очищение кишечника?
Ответ: Мы не можем предугадать, не попадут ли желчные кислоты в панкреатический проток, что может привести к обострению панкреатита. Лечащий врач должен запретить пациенту проведение подобных манипуляций.
Врач терапевт Востренкова Ирина Николаевна
Комментариев нет:
Отправить комментарий